Idiopathische progrediente subglottische Stenose (IPSS)
Die idiopathische progrediente subglottische Stenose (IPSS, international auch iSGS) ist eine langsam zunehmende Verengung des Übergangs von Kehlkopf zu Luftröhre, die nahezu ausschließlich Frauen betrifft. Typisches Symptom ist der inspiratorische Stridor, das bedeutet verschärftes Atemgeräusch beim Einatmen. Recht häufig wird zunächst Asthma vermutet.
Eine länger als 2 Jahre zurückliegende Intubation kann als Ursache der Verengung ausgeschlossen werden. Besonderes Augenmerk sollte dem Ausschluss einer Systemerkrankung gelten, insbesondere einer Polyangiitis mit Granulomatose (Morbus Wegener). Während Schwangerschaften sind beschleunigte Krankheitsverläufe möglich. In Kombination mit der eindeutigen Geschlechtsdisposition wurde dies von jeher als Hinweis auf einen möglichen Zusammenhang mit dem Stoffwechsel weiblicher Sexualhormone gewertet.
Die Studienlage ist bislang hierzu widersprüchlich, in jüngster Zeit gibt es jedoch Hinweise, dass eine Dysbalance zwischen verschiedenen Typen von Östrogen- und Progesteronrezeptoren ursächlich bedeutsam sein könnte. Das endoskopische Erscheinungsbild ist uneinheitlich, zeigt jedoch meistens eine unauffällige epitheliale Oberfläche, zumeist mit submukösen, korkenzieherartigen Narbensträngen. Sehr typisch ist eine Vermehrung des submukösen Gewebes insbesondere im Bereich der Ringknorpelplatte, die auch im MRT erkennbar sein kann.
Diese Verfahren haben gemeinsam, dass die Behandlung über den Mund in Vollnarkose erfolgt.
Bei der Hochdruck-Ballondilatation wird der narbige Stenosenring zunächst sternförmig eingeschnitten und dann mit einem Ballonkatheter aufgedehnt. Zusätzlich wird das Gewebe mit einem langwirksamen Cortisonpräparat unterspritzt.
Die Vorteile bestehen in der nur minimalen Wundfläche und der schonenden radiären Dehnung, die Scherkräfte vermeidet. Das Cortison verlängert das Intervall zur nächsten Behandlung. Daher bevorzugen wir dieses Verfahren und wenden es praktisch ausnahmslos zur Erstbehandlung an, zumal es mit einer ohnehin erforderlichen diagnostischen Endoskopie kombiniert werden kann.
Die Operation erfolgt in Vollnarkose und dauert etwa 30 Minuten, anschließend wird die Patientin für 1 Nacht stationär überwacht. Die Risiken sind minimal. Mit einer erneuten Verengung nach Wochen oder Monaten muss gerechnet werden. Wenn nur 1 Dilatation in 12 Monaten erforderlich ist um Atmung und Belastbarkeit zu gewährleisten kann die wiederholte Dilatation dauerhaft sinnvoll sein. Auch wenn die Ballondilatation schonender als alle anderen endoskopischen Verfahren ist, sollte bei jüngeren Patientinnen und Behandlungsintervallen von weniger als 12 Monaten eine operative Rekonstruktion von außen erwogen werden.
Dauerhafte Ergebnisse nach einmaliger Dilatation sind möglich, aber eine seltene Ausnahme. Die Atemwegsstenose wird durch die Dilatation nicht beseitigt, sondern nur verbessert. Daher sind die Ergebnisse nie so gut wie nach einer komplett ausgeheilten offenen Rekonstruktion. Video 1 zeigt eine IPSS Grad IIIa vor Dilatation. Video 2 dokumentiert die Ballondilatation nach sternförmiger Inzision der Stenose. In Video 3 ist die nahezu normalisierte Weite der Luftröhre am Ende des Eingriffs zu erkennen.
Die Überganszone zwischen dem Ringknorpel als unterem Teil des Kehlkopfs und der oberen Luftröhre verhält sich biologisch anders als das umliegende Atemwegsgewebe. Aus diesem Grund manifestieren sich an diesem kurzen Stück verschiedene Erkrankungen, die kurz oberhalb und unterhalb im Atemweg nicht auftreten. Dies ist die Grundlage für offen-chirurgische Operationsverfahren, die zum Ziel haben, diese besondere Zone vollständig zu entfernen.
Die entscheidende anatomische Struktur ist der Ringknorpel und insbesondere die Ringknorpelplatte. Das einzige operative Verfahren, das dies gewährleistet, ist die cricotracheale Resektion (CTR). Dieses seltene Verfahren ist technisch anspruchsvoll, es gibt einen klaren Zusammenhang zwischen OP-Häufigkeit in der jeweiligen Klinik und den Ergebnissen. Die Erfolgsrate einer technisch akkurat ausgeführten und korrekt indizierten CTR sind mit gut über 90% als hervorragend anzusehen, was von verschiedenen Arbeitsgruppen reproduziert werden konnte. Trotz der sehr guten Endergebnisse sind Komplikationen nicht selten. Kleinere endoskopische Korrekturen, etwa Abtragungen von Fibrinbelägen oder Granulationen sind bei knapp 2/3 aller Patienten erforderlich, zumeist nur einmalig.
Schwere Komplikationen wie Anastomoseninsuffizienzen oder Knorpelnekrosen sind seltene Ausnahmefälle. Trotz der anatomischen Nähe sind bei akkurater und präziser Operationstechnik Verletzungen der Nervi recurrentes sehr selten. Stimmveränderungen im Sinne einer Absenkung der mittleren Sprechstimmlage, also eine tiefere Stimme, und einer geringeren Modulationsfähigkeit sind typische Begleiterscheinungen, die im Einzelfall von kaum spürbar bis erheblich reichen. Eine logopädische Therapie ist nach Abschluss der Wundheilung oft sinnvoll.
Zu Beginn der Operation wird die Patientin über eine Larynxmaske beatmet. Der quere Hautschnitt unterhalb des Kehlkopfs ist 5-7 cm lang. Der Kehlkopf und die Luftröhre werden dargestellt (Abb. 1a/1b). Der verengte Abschnitt von meist 2-4 cm Länge wird vollständig reseziert (Abb. 1c). Die Ringknorpelplatte liegt jetzt frei und wird mit einem Diamantbohrer abgeschliffen, um alle Anteile der Stenose sicher zu entfernen und um Platz zu schaffen für den Hochzug der Luftröhre. In dieser Zeit erfolgt die Beatmung über einen Beatmungstubus im unteren Teil der abgesetzten Trachea. Nun wird die Luftröhre bis weit in den Zwischenbrustraum mobilisiert, damit sie spannungsfrei an den verbliebenen Teil des Kehlkopfes, den Schildknorpel, adaptiert werden kann. Dafür werden etwa 12-15 stabile Nähte ringförmig gesetzt, die sogenannte Anastomose (Abb. 1d). Nach Knüpfen der Nähte wird wieder über die Larynxmaske beatmet um zu überprüfen, ob die Anastomose luftdicht ist. Der Austritt von Luft in das umgebende Gewebe muss vermieden werden, weil sonst Wundheilungsstörungen drohen.
Die Patientin atmet dann wieder spontan durch Mund und Nase und erwacht. Wir verwenden keine Kinn-Brust Nähte. Zur Überwachung wird die Patientin für 1 Nacht auf die Intensivstation gelegt, jedoch ohne Beatmungsschlauch und ohne Magensonde. Die Rückverlegung auf die Normalstation erfolgt am 1. Tag nach der Operation. Der stationäre Aufenthalt beträgt bei komplikationslosem Verlauf 10 Tage. In etwa 2/3 der Fälle muss noch während des Aufenthalts eine endoskopische Kontrolle im OP erfolgen, um Wundbeläge abzutragen oder um ein Wundödem zu behandeln. Eine Wiedereröffnung der Wunde zur Revision der Anastomose ist nur sehr selten erforderlich.
Nach 6 Wochen wird immer eine endoskopische Kontrolle in Kurznarkose ausgeführt, um die Ausheilung der Anastomose zu beurteilen. Bei unauffälligen Ausheilungsverhältnissen ist die Behandlung dann abgeschlossen, die Patienten ist voll belastbar und kann ohne Einschränkungen Sport treiben. Video 4 zeigt eine IPSS Grad IIIa vor der Operation. Video 5 zeigt die Abschlußkontrolle 6 Wochen nach CTR mit normalisierter Weite des Atemwegs bei stabil und reizlos ausgeheilten Verhältnissen. Wenn es gelungen ist, den Atemweg so vollständig zu rekonstruieren ist das Risiko einer erneuten Verengung auch langfristig extrem gering.
Für die Behandlung der IPSS stehen sowohl endoskopische als auch offen-chirurgische Verfahren zur Verfügung. Wesentliche Vorteile der endoskopischen Behandlung sind der geringe Aufwand und die minimale Komplikationsgefahr. Allerdings führen die hohen elastischen Rückstellkräfte in der Stenose nahezu immer zu einer spürbaren erneuten Verengung nach Wochen oder Monaten. Zwar kann die Ballondilatation mehrfach ohne wesentliches Risiko wiederholt werden, aber eine dauerhafte Heilung ist auf diese Weise fast nie möglich.
Demgegenüber führt die offen-chirurgische Behandlung durch eine cricotracheale Resektion in über 90% zu einer dauerhaften und anhaltenden Normalisierung des Atemwegs. Allerdings sind bei diesem Eingriff Aufwand und Belastung deutlich höher und es besteht ein nicht unerhebliches Komplikationsprofil. Die Entscheidung über die Therapieform wird daher nach Abwägung aller Parameter im Einzelfall gemeinsam mit der Patientin getroffen.
Idiopathische Stenose Grad IIIa vor Behandlung
© HNO - Klinikum Stuttgart
Hochdruck-Ballondilatation nach sternförmiger Inzision
© HNO - Klinikum Stuttgart
Endoskopisches Bild unmittelbar nach Dilatation
© HNO - Klinikum Stuttgart
Idiopathische Stenose vor cricotrachealer Resektion (CTR)
© HNO - Klinikum Stuttgart
Endoskopisches Bild 6 Wochen nach CTR
© HNO - Klinikum Stuttgart
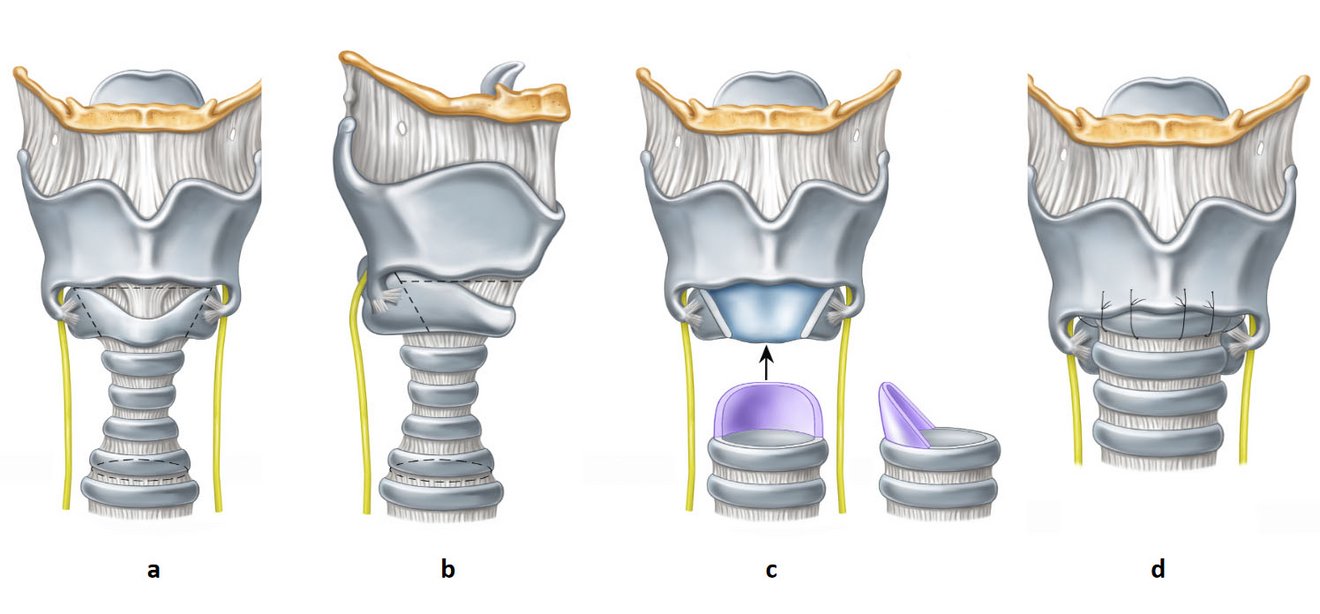
- Abbildung a: Kehlkopf und Luftröhre mit Verengung des Atemwegs , Nn. recurrentes in gelb, Resektionsgrenzen gestrichelt. Ansicht von vorne.
- Abbildung b: Kehlkopf und Luftröhre mit Verengung des Atemwegs , Nn. recurrentes in gelb, Resektionsgrenzen gestrichelt. Seitenansicht
- Abbildung c: Zustand nach vollständiger Resektion der Stenose
- Abbildung d: fertiggestellte Anastomose zwischen Luftröhre und Schildknorpel


